Joseph H. Freidman – Rozdział 1
Przewodnik po chorobie Parkinsona <br
Macie Państwo przed sobą pierwszy rozdział książki doktora medycyny Josepha H. Freidmana, dr. Leslie Mahler oraz dr Cristina Colón-Semenza pt. „A Free, brief to Parkinson’s Disease for Patients and Family”. Jest to jedenastorozdziałowy przewodnik/poradnik poświęcony chorobie Parkinsona a dedykowany jest pacjentom i ich rodzinom. Jego oryginalną darmową wersję można znaleźć w elektronicznej wersji anglojęzycznej w internecie. (![]() link do książki). Cechą charakterystyczną tej pozycji jest opatrzenie jej filmami poglądowymi i zdjęciami pochodzącymi z praktyki doktora tak jak na przykład film 1 „Diagnoza i symptomy choroby Parkinsona”.
link do książki). Cechą charakterystyczną tej pozycji jest opatrzenie jej filmami poglądowymi i zdjęciami pochodzącymi z praktyki doktora tak jak na przykład film 1 „Diagnoza i symptomy choroby Parkinsona”.
Pomysł spodobał mi się tak bardzo, że zamierzam przełożyć ją na język polski. Pracę zamierzam wykonywać zgodnie z niemiecką zasadą langsam aber sicher. Przy czym uprzedzam tych niezwykle skrupulatne osoby, że nie będzie to dokładne tłumaczenie. Zamierzam omijać szerokim łukiem polskojęzyczne pojęć medycznych a te, które są niezbędne, będą z zasady przedstawiane bardziej opisowo, aby jak najwięcej osób mogło czerpać wiedzę z tych informacji. Drugą różnicą myślę, że na plus będzie bogatsza liczba ilustracji oraz dodatkowych infromacji. Pod koniec całość, jak i poszczególne rozdziały zamierzam udostępnić w formie pdf.
Rozdział 1
• 200-letnia zagadka medyczna
• Patofizjologia
• Początek choroby
• Epidemiologia
• Przyczyny
• Jak szybko postępuję choroba Parkinsona?
Życzę miłej lektury
200-letnia zagadka medyczna
Na początku XIX wieku pewien londyński chirurg i aptekarz opublikował krótki esej pt. „An Essay on the Shaking Palsy” (rys.1), w którym rzetelnie opisał tajemnicze zaburzenie ruchowe. Termin palsy oznacza słabość, którą autor eseju uznał za podstawę choroby. Shaking czyli drżenie, to rzucająca się w oczy charakterystyczna cecha choroby. Współcześnie opisuje się je nieco dokładniej jako drżenie spoczynkowe. Istnieje bowiem szereg innych zaburzeń, w których pojawiają się drżenia.
Owo tajemnicze zaburzenie, opisane w 1817 roku, było również znane jako paralysis agitans, gdzie paralysis
oznacza skrajne osłabienie, a agitans to łacińskie określenie drżenia. Dzisiaj chorobę tą określa się eponimem pochodzącym od nazwiska autora publikacji i znana jest jako choroba Parkinsona (chP).
Chorobę Parkinsona klasyfikuje się jako zaburzenie ruchu związane z ubytkiem dopaminy, choć w rzeczywistości jest to zaburzenie neurobehawioralne. Patologiczne zmiany zachodzą bowiem zarówno w układzie ruchowym, jak i w zachowaniu pacjenta. Oddziałuje ona także na autonomiczny układ nerwowy, czyli ten, który bez udziału naszej świadomości reguluje funkcje życiowe takie jak np.: ciśnienie krwi, tętno, pocenie się, pracę pęcherza czy wielkość źrenic.
Patofizjologia
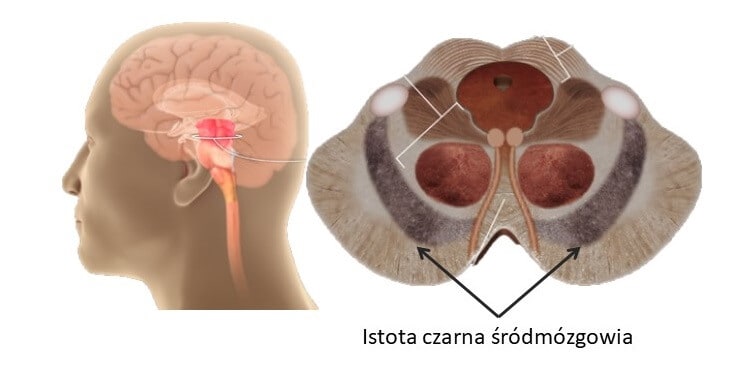
Chorobę Parkinsona charakteryzuje utrata neuronów wyspecjalizowanych w produkcji dopaminy. Owe komórki nerwowe skoncentrowane są w śródmózgowiu, a ze względu na ich intensywną pigmentację określa się je jako istotę czarną śródmózgowia (łac. substantia nigra) – rys.2. Obrazem klinicznym zaniku neuronów dopaminergicznych jest klasyczna triada, czyli: uogólnione spowolnienie ruchów (bradykinezja), drżenia spoczynkowe oraz sztywność mięśni. Nie są to jednak jedyne objawy choroby, innymi powszechnie występującymi, są m.in.: utrata węchu, dysfunkcja pęcherza moczowego, zaburzenia nastroju, ślinotok, zaparcia i zaburzenie zachowania podczas snu REM.
Rys.2. Schemat i lokalizacja istoty czarnej śródmózgowia
We wczesnym stadium choroby utrata neuronów dopaminergicznych ogranicza się tylko do części istoty czarnej, pozostawiając względnie nienaruszone pozostałe neurony śródmózgowia. Z czasem choroba postępuje i zmiany zajmują kolejne obszary mózgu. Przyjmuje się, że ubytki dopaminy mają miejsce na długo przed wystąpieniem pierwszych objawów ruchowych. Świadczy o tym znaczna różnica w liczbie neuronów dopaminergicznych między osobą we wczesnym stadium a osobą zdrową.
Oprócz utraty neuronów istoty czarnej kolejną charakterystyczną cechą jest akumulacja białka (α-synukleiny) wewnątrz komórek. Takie nieprawidłowe odkładanie się α-synukleiny w różnych obszarach mózgu tworzy tzw. ciała Lewy’ego. Początkowo występują one w neuronach pnia mózgu i neuronach układu węchowego. Z czasem pojawiają się w układzie limbicznym, odpowiadającym za emocje oraz w korze mózgowej związanej m.in. z funkcjami poznawczymi, czyli umiejętnościami orientacji w przestrzeni, przyswajania wiedzy i przetwarzania zdobywanych informacji (rys. 3).
Co prawda ani utrata pigmentowanych neuronów dopaminergicznych w istocie czarnej, ani odkładanie α-synukleiny w neuronach nie występuje wyłącznie w chP, ale to te dwie główne neuropatologie są podstawą dla ostatecznej diagnozy – post mortem.
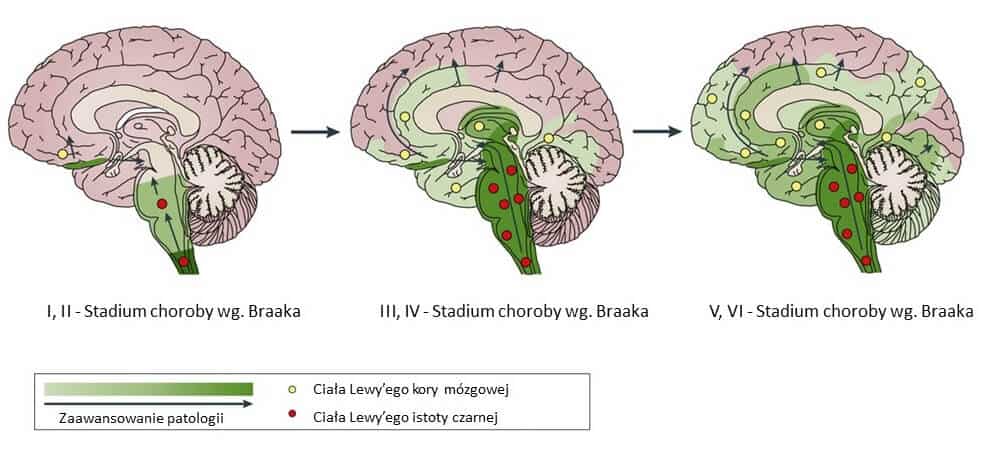
Rys.3.Schematyczne rozmieszczenie ciał Lewy’ego wraz z postępem choroby
Źródło: Poewe, W., Seppi, K., Tanner, C. M., Halliday, G. M., Brundin, P., Volkmann, J., & Lang, A. E. (2017). Parkinson disease. Nature reviews Disease primers, 3(1), 1-21
Początek choroby
Lekarze określają „początek” chP jako datę postawienia diagnozy. Dla pacjentów z kolei jest to dzień lub wydarzenie, kiedy to po raz pierwszy pojawił się symptom, który z perspektywy czasu okazał się zwiastunem choroby. Lekarze preferują datę diagnozy, ponieważ jest to moment pewny, podczas gdy początek objawów, w niektórych przypadkach, może sięgać nawet do 20 lat wstecz.
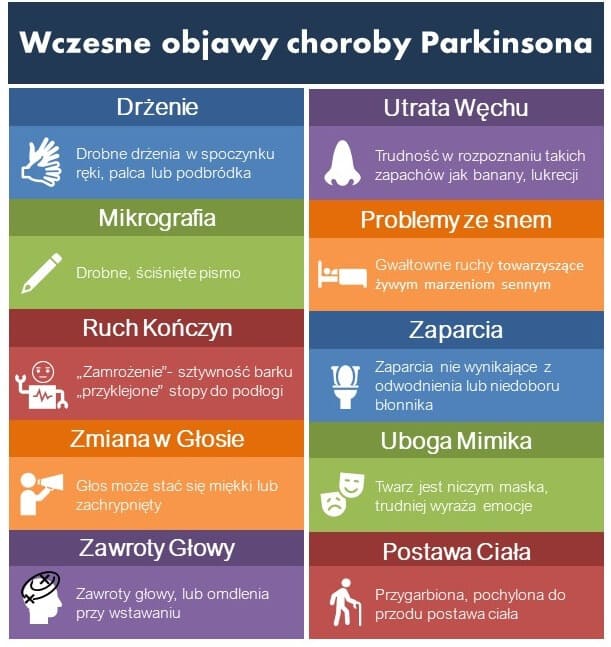
Innym problemem jest też to, że pierwsze niespecyficzne objawy są często bagatelizowane, tym bardziej że można znaleźć dla nich proste wyjaśnienia. Spowolniony chód, szuranie czy przygarbioną postawę można łatwo przypisać zmianom artretycznym lub dyskopatii; brak balansowania kończyn podczas chodzenia, nazywany utratą współruchów, tłumaczy nadwyrężenie mięśni barku; osłabiony tembr głosu wyjaśnia obniżony nastrój; a za upadki można obarczyć śliską podłogę.
Kolejną zmianą, która dotyka około 80% osób z chorobą Parkinsona, jest osłabienie zmysłu węchu. Sprawdzić to można stosunkowo prostym testem polegającym na odgadywaniu charakterystycznych zapachów tj. zapach cebuli, benzyny, cytryny czy cynamonu. Jego wyniki u osób z chP są zwykle słabsze w porównaniu do zdrowej grupy kontrolnej w podobnym wieku.
Zaparcia również wpisują się w obraz kliniczny chP i dotyczą około 66% zdiagnozowanych. Ich występowanie wiązane jest ze zmianami w układzie pokarmowym i może być uznane za objaw zwiastujący chP (rys. 4).
Kolejną zmianą, która dotyka około 80% osób z chorobą Parkinsona, jest osłabienie zmysłu węchu. Sprawdzić to można stosunkowo prostym testem polegającym na odgadywaniu charakterystycznych zapachów tj. zapach cebuli, benzyny, cytryny czy cynamonu. Jego wyniki u osób z chP są zwykle słabsze w porównaniu do zdrowej grupy kontrolnej w podobnym wieku.
Zaparcia również wpisują się w obraz kliniczny chP i dotyczą około 66% zdiagnozowanych. Ich występowanie wiązane jest ze zmianami w układzie pokarmowym i może być uznane za objaw zwiastujący chP (rys. 4).
Zaburzenia fazy zachowań w czasie snu REM (ang. rapid eye movement sleep behavior disorder) występują przede wszystkim w chP oraz otępieniu z ciałami Lewy’ego. Zaburzenie charakteryzuje się gwałtownymi ruchami ciała, gestykulacją bądź krzyczeniem przez sen. Takie zachowania mogą mieć miejsce na długie lata przed pojawieniem się pierwszych motorycznych objawów chP (Wideo 1).
Wszystkie te objawy są jednak uznawane za mało specyficzne i dopiero gdy choroba postępuje i ujawnia się klasyczna triada symptomów, diagnoza staje się oczywista. Pomimo tego warto mieć je na uwadze, bo wcześniejsza zmiana stylu życia może spowodować jej wolniejszy, łagodniejszy przebieg.
Film 2. Przkład zaurzenia fazy REM
Źródło: Wikiedia
Epidemiologia
Częstość występowania choroby Parkinsona (chP) na świecie waha się od 5 do ponad 35 na 100 000 nowych przypadków rocznie. Szacuje się, że w Polsce jest około 60-70 tys. osób z chP i liczba ta, wraz z tendencją społeczeństwa do starzenia się, systematycznie rośnie. Schorzenie to bowiem występuje rzadko w populacji przed 50 rokiem życia, jednak z każdą kolejną dekadą ryzyko drastycznie wzrasta. I o ile w ogóle populacji zachorowalność na chP wynosi 0,3%, o tyle u osób powyżej 80 r.ż. wartość ta sięga 3%.
Częstość występowania chP u mężczyzn może być nawet dwukrotnie wyższa niż u kobiet. Nie zawsze jednak, między innymi w Polsce, statystyki sięgają tak znacznej dysproporcji. Teoretyzuje się, że za takim stanem rzeczy stoi ochronny wpływ estrogenu.
Różnice obserwuje się także w poszczególnych grupach etnicznych. Wśród Afroamerykanów i Azjatów, mieszkających w Stanach Zjednoczonych, chP występuje rzadziej niż u osób o białej karnacji. Brakuje jednak systematycznych badań w tej kwestii, co oznacza że u podstaw wyników mogą leżeć przyczyny społeczne a niekoniecznie biologiczne. Należy podkreślić, że oba czynniki, środowisko jak i genetyka, są ze sobą ściśle powiązane i określenie względnego udziału każdego z nich jest trudne.
Dodatkowo częstość występowania chP w populacjach rdzennych mieszkańców Alaski i Ameryki Północnej jest wyższa niż u ogółu Amerykanów. Możliwym wyjaśnieniem tego zagadnienia może być styl życia, nieadekwatny do odziedziczonych cech genetycznych. Wielopokoleniowa selekcja genowa ukierunkowana do życia w warunkach o ograniczonych źródłach pożywienia może być istotnym czynnikiem inicjującym patologiczne zmiany. Takie cechy genetyczne mogą zwyczajnie źle funkcjonować w warunkach powszechnej dostępności wysoce przetworzonych i bogatych w kalorie produktów spożywczych.
Śmiertelność
Śmiertelność w chP w pierwszej dekadzie choroby nie odbiega od wyników ogółu populacji. Jednak wraz z natężeniem problemów wynikających z postępu choroby liczba zgonów rośnie i sięga wartości 1.5 razy wyższej od ogółu społeczeństwa. Najczęstszymi przyczynami zgonów są: zapalenie płuc, zapalenie oskrzeli, zmiany nowotworowe oraz niewydolność serca. Zaś czynnikami wpływającymi na wzrost śmiertelności są:
• długość trwania choroby
• wyższy wynik na skali Hoehn’a Yahr’a
• problem funkcji poznawczych
• halucynacje
• współwystępowanie innych schorzeń
Przyczyny - genetyka
Do tej pory zidentyfikowano szereg czynników, które mają potencjalny wpływ na rozwój choroby Parkinsona. Dzieli się je na elementy genetyczne i środowiskowe, ponieważ to na osi gen-środowisko upatruje się przyczyn chP.
Przyjmuje się, że obciążenie genetyczne odpowiada za około 10-15% przypadków chP. Badając i mapując DNA osób z chP, naukowcy wyodrębnili szereg genów i ich mutacji mogących mieć wpływ na rozwój choroby. Występowanie tych genów nie jest równoznaczne z wystąpieniem choroby, dlatego należy je traktować w kategorii potencjalnych czynników ryzyka. Najczęstsze mutacje genetyczne, zakłócające procesy metabolizmu białek, powiązane z chP to: LRRK2, GBA, SNCA.
LRRK2
Zmiana w tym genie występuje u 2% wszystkich osób chorych na chP. Przy czym niektóre grupy etniczne takie jak aszkanazyjscy Żydzi, Berberowie, czyli północnoafrykańska grupa etniczna oraz Baskowie to grupy gdzie owa mutacja sięga nawet do 30% osób z chP. Obecnie wyróżnia się przynajmniej 20 różnych mutacji występujących w tym genie, które mogą mieć wpływ na rozwój patologii. Jedną z nich jest mutacja G2019S, nad którą prowadzi się intensywne badania farmakologiczne, których celem jest zablokowanie genu.
GBA
Mutacja ta występuję u 5-10% osób z chP. Jednak szansa wystąpienia chP u osób noszących ten gen jest raczej niska. Spośród ponad 380 zidentyfikowanych mutacji występujących w tym genie jedynie kilka jest powiązanych z chorobą. Gen GBA1 jest odpowiedzialny za produkowanie białka (glukocerebrozydazy) biorącego udział w procesach samooczyszczania się komórki. Mutacja ta jest wiązana z nadmiernym odkładaniem się alfa-synukleiny. Obecnie testuje się leki mające spowolnić procesy degeneracyjne związane z tym genem.
SNCA
Gen ten jest odpowiedzialny za produkcje alfa-synukleiny, będącej głównym składnikiem odkładających się cząstek zwanych ciałami Lewy’ego. Owa akumulacja występuje również u osób zdrowych, ale mutacja genetyczna może skutkować ich nadmiernym składowaniem, co z kolei upośledza komunikacje między neuronami. W rezultacie zaburzenie w procesie przekazywania informacji prowadzi do zaniku tych nieefektywnych komórek.
Przyczyny - otoczenie
Pomimo ewidentnych przypadków, gdzie przyczyną choroby jest mutacja genetyczna to w przytłaczającej większości powody wystąpienia chP pozostają nieznane. 85% chorych nie ma żadnego krewnego cierpiącego na chP. Studia na bliźniakach jednojajowych sugerują, że istnieje jedynie niewielki wzrost zachorowań w przypadku ujawnienia się choroby u jednego z nich po 50. roku życia. W związku z tym przyjmuje się, że geny odgrywają pewną rolę w rozwoju choroby, ale nie wyjaśniają one całego procesu. Wiemy, że istotne znaczenie mają czynniki środowiskowe, ale ich dokładna rola wciąż pozostaje nieuchwytna.
Czynniki ryzyka
Urazy głowy
• Pomimo że dokładny mechanizm procesu jest nieznany to uderzenie w głowę i wypadki związane z utratą przytomności wiążą się ze zwiększonym ryzykiem wystąpienia chP, czasem nawet po latach od wypadku.
Szerokość geograficzna
• Różnice w geograficznym rozmieszczeniu występowania chP sugerują, że pewne czynniki, środowiskowe lub genetyczne, mają w tym swój udział.
Zawód
• Niektóre zawody powiązane są z wyższym występowaniem chP, ale ich wyniki nie są jednoznaczne. Ekspozycja na mangan, związana ze spawaniem lub na ołów może zwiększyć ryzyko wystąpienia chP.
Pestycydy i środki chwastobójcze
• W większości przypadków wciąż należy przeprowadzić szereg szczegółowych badań, jeśli chodzi o poszczególne środki. Niemniej jednak już teraz związkiem powszechnie łączonym ze zwiększoną zachorowalnością na chP jest parakwat. Jest to jeden z najpowszechniej stosowanych herbicydów, który ze względu na dużą toksyczność został zakazany w Unii Europejskiej, ale dość niedawno, bo w lipcu 2007 roku.
Czynniki ochronne (hipotetycznie!)
Kofeina.
• Picie kawy bądź herbaty może obniżyć ryzyko wystąpienia chP
Kwas moczowy
• Wysoki poziom kwasu moczowego, związany z konsumpcją produktów mięsnych jest powiązany z niższym występowaniem chP zwłaszcza u mężczyzn.
Palenie tytoniu
• Jakkolwiek papierosy skutkują zwiększonym ryzykiem wielu poważnych dolegliwości, to zdają się obniżać występowanie chP.
Niesteroidowe leki przeciwzapalne
• Kilka badań sugeruje, że regularne zażywanie leków przeciwzapalnych takich jak Ibuprofen® obniża ryzyko zachorowań na chP
Cholesterol
• Pewne badania sugerują, że korzystanie ze statyn, czyli leków obniżających poziom cholesterolu, wiąże się z obniżonym ryzykiem chP.
Witamina D
• Wyniki sugerują, że wyższy poziom witaminy D obniża ryzyko chP, jednak wciąż brakuje ostatecznych dowodów potwierdzających tezę.
Ćwiczenia
• Zwikszona aktywność fizyczna w młodym wieku powiązana jest z obniżonym ryzykiem rozwinięcia chP w późniejszych latach.
Jak szybko postępuję choroba Parkinsona?
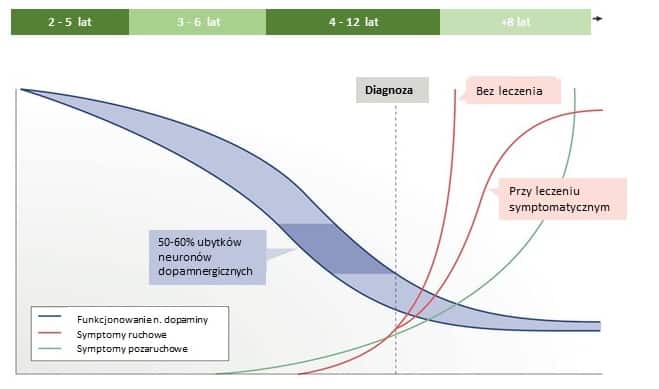
Choroba Parkinsona ciągle postępuje, ale jej szybkość i problemy mogą różnić się diametralnie między jedną osobą a drugą. Dlatego poniższa tabela określa jedynie szacowane ramy przebiegu choroby, które mogą się mieć nijak do indywidualnego przebiegu.
I tak, jeśli ktoś z chP ma poważne komplikacje już na początku choroby, to wcale nie znaczy, że inni podążą tą samą drogą. Dla przykładu niektórzy ludzie z chP nigdy nie mają drżenia spoczynkowego, z kolei dla innych jest to pierwszy objaw; niektórzy mają problemy z pamięcią czy szerzej rozumianymi zaburzeniami poznawczymi, inni nie mają ich wcale. Nawet nasilenie symptomów może różnić się znacznie między pacjentami i tak ktoś może mieć stosunkowo łagodne drżenie, ale poważnie nasilone spowolnienie czy sztywność. Inna osoba może cierpieć z powodu spowolnienia i sztywności, ale mieć zachowane umiejętności komunikacyjne i poprawnie działający aparat mowy.
Istotnym jest też to, że każdy pacjent inaczej reaguje na leczenie. Niektórzy po dobraniu leków mogą niemal całkowicie odzyskać utraconą sprawność, dla innych lewodopa oznacza tylko nieznaczną poprawę. Pod tymi względami każdy pacjent jest wyjątkowy. W większości przypadków szybkość, z jaką choroba postępuje w początkowej fazie, wyraża tempo, z jakim będzie się poruszać później. Innymi słowy, jeżeli przez pierwszy rok choroba postępuje wolno zwykle później ma ona taki sam stateczny przebieg.
Należy zdawać sobie też sprawę z tego, że normalny proces starzenia się może być po części odpowiedzialny za zmiany, które automatycznie składamy na karb chP. Spowolnienie, pochylona postawa ciała, zmniejszony ruch ramion przy chodzie, osłabiona równowaga czy też upośledzenie węchu i smaku, wszystko to pogarsza się z wiekiem. Obecnie nie jesteśmy w stanie odróżnić tych dwóch procesów, gdyż proces starzenia się też jest indywidualny.
Rys.3. Statystynczy postęp choroby wraz z prognostycznym trendem nasilających się objawów
Źródło: Schapira, A. H. (2017) Nature Reviews

Film 3. Dwójka przykładowych pacjentów
Źródło: Freidman J. (youtube)