Ćwiczenia a postęp choroby
Ćwiczenia a postęp choroby
Każdy przynajmniej raz słyszał, że ćwiczenia są ważną częścią leczenia w chorobach neurodegeneracyjnych, takich jak choroba Parkinsona (chP) czy choroba Alzheimera. Niestety dla wielu jest to jednak tylko slogan a to zapewne ze względu na brak rzetelnego wyjaśnienia jak i dlaczego są one tak istotne. Stąd poniższy artykuł, który ma zobrazować wagę ruchu fizycznego w leczeniu chP oraz wyznaczyć orientacyjne cele ćwiczeń, jednak bez konkretnych zaleceń, gdyż te zależą w znacznej mierze od indywidualnych predyspozycji.
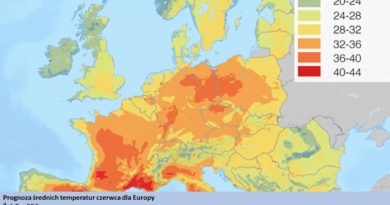
Na podstawie dwuletnich badań opublikowanych w 2017 roku, w których wzięło udział 3404 osoby, wyznaczono minimalny czas ćwiczeń w tygodniu na 2,5 godziny [1]. Dodatkowo niektóre źródła podkreślają niezbędną intensywność ćwiczeń, o której za chwilę. Natomiast brytyjska organizacja Parkinson’s Foundation zaleca (patrz rysunek tytułowy – wersja pdf) [2]:
• Ćwiczenia aerobowe: 3 dni w tygodniu 30 minutowe sesje wysiłku ciągłego lub z przerwami o średniej lub wysokiej intensywności
• Ćwiczenia siłowe: 2-3 razy w tygodniu w 30 minutowych sesjach nienastępujących dzień po dniu.
• Ćwiczenia równowagi, zręczności, wielozadaniowości:
co najmniej 2-3 dni w tygodniu, najlepiej jednak wykonywane codziennie
• Rozciąganie: 2-3 razy w tygodniu, najlepiej jednak wykonywane codziennie
Należy także podkreślić, że zgodnie z tymi wytycznymi 2 minuty ćwiczeń o średniej intensywności tj. szybszy spacer odpowiadają minucie ćwiczeń intensywnych, czyli na przykład bieganiu [3]. Zatem 2,5 godziny, czyli 150 minut ćwiczeń tygodniowo, można zastąpić 75 minutami, jeżeli zwiększymy ich intensywność. Przy czym jest to minimum, które można śmiało zwiększyć a jedynymi ograniczeniami jest bezpieczeństwo i unikanie kontuzji mogących unieruchomić nas na dłuższy czas. Musimy pamiętać, że każdy upadek w starszym wieku niesie ze sobą poważne ryzyko złamań a to ze względu na często występującą osteoporozę.
Ćwiczenia średniej i wysokiej intensywności
Czynnikiem, który wyznacza intensywność ćwiczenia jest procentowa wartość maksymalnych uderzeń serca na minutę, które odpowiada naszemu tętnu na obwodzie. Średnią intensywność określa się jako 50-69% maksymalnej częstotliwości uderzeń serca, zaś wartości pomiędzy 70-85% charakteryzują ćwiczenia o wysokiej intensywności. Z kolei maksymalne zalecane tętno dla poszczególnych grup wiekowych określa się za pomocą równania 220 minus wiek. Czyli maksymalna zalecana wartość dla osoby 60 letniej to 220 – 60 co daje 160 uderzeń na minutę, a jeżeli pomnożymy to dodatkowo przez 70% (160 x 0.7) wówczas uzyskamy wartość 112 uderzeń na minutę rozdzielającą ćwiczenia średniej i wysokiej intensywności [3]. Tabela 1, poniżej podaje owe wartości wyliczone dla konkretnego wieku.
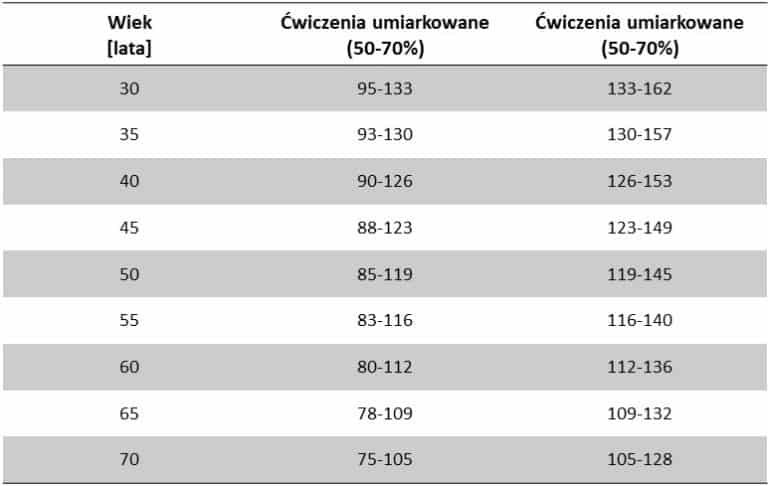
Tabela 1. Przedziały częstotliwości rytmu serca zgodnie w wiekiem i ich intwnsynością
Jednak przed przystąpieniem do regularnych ćwiczeń warto również zasięgnąć porady swojego lekarza, gdyż niektóre schorzenia mogą być pewnym ograniczeniem. Na przykład leki na nadciśnienie z grupy beta-blokerów tj. np.: acebutolol, atenolol czy metoprolol wpływają na pracę serca ograniczając jego maksymalną intensywność co staje się istotne zwłaszcza przy ćwiczeniach o wysokiej intensywności [4].
Jak zmierzyć tętno podczas ćwiczeń
Wiemy zatem co wyznacza umowną granicę intensywności ćwiczeń, ale jak to zmierzyć będąc w ruchu? Jedną z metod jest zaopatrzenie się w pas do pomiaru tętna (Rys. 1). Zakłada się go na czas ćwiczeń wokół klatki piersiowej i po zsynchronizowaniu z telefonem czy zegarkiem możemy odczytać interesującą nas wartość.
Inną metodą jest tzw. test mowy, który opiera się na spostrzeżeniu, że przy ćwiczeniach o średniej intensywności osoba może mówić, ale już nie śpiewać. Jeżeli jednak tętno pójdzie w górę odpowiednio wysoko przekraczając wartość 70% maksymalnej pracy serca wówczas ćwiczący nie jest w stanie powiedzieć więcej niż kilka słów [5].

Rys. 1. Przykład pasa do pomiaru tętno
Źródło: Decathlon
Zyski
Wyniki badań z 2016 roku sugerują, że regularne ćwiczenia mają skromny choć ewidentny wpływ na jakość życia, możliwość poruszania się czy funkcje poznawcze a zmniejszenie intensywności symptomów choroby odnotowano w około 50% przypadków [6].
Zaś badania wcześniejsze sugerują wręcz, że ćwiczenia o średniej intensywności nie przynoszą żadnych wyraźnych korzyści. Przy czym mówimy tu stricte o korzyściach neurologicznych a należy pamiętać, że niezwykle istotne jest także wzmacnianie układu krążenia, pobudzanie układu pokarmowego, regulacja rytmu dobowego korzystnie oddziaływującego na jakość snu czy też produkcja endorfin podnoszących nasze samopoczucie. Wszystkie te aspekty mogą być stymulowane przez aktywność fizyczną.
Możliwe jest, że ćwiczenia oddziaływają na układ nerwowy poprzez proces zwany neuroplastycznością, jednak w świetle ostatnich badań to dopiero zwiększona intensywność wysiłku fizycznego ma na to ewidentny wpływ [7]. Należy tu jednak zaznaczyć, że wnioski badające wpływ intensywności ćwiczeń na chP są dalekie od ostatecznych i tak na przykład nie wiemy czy podwojenie czasu spędzonego na ćwiczeniach o średniej intensywności nie przełożyłoby się na zwiększenie ich korzyści. Powyższe wnioski opiera się na badaniu, w których wzięło udział 126 uczestników będących na wczesnym etapie choroby, podzielonych na trzy grupy: ćwiczącą intensywnie, umiarkowanie i niećwiczącą. Sugerują one, że po 6 miesiącach ćwiczeń w pierwszej grupie nie zanotowano postępu choroby, grupa ćwicząca umiarkowanie pogorszyła się o 7.5% zaś niećwicząca o 15% od punktu początkowego pomiaru. Co oznacza, że nawet ćwiczenia o średniej intensywności mają pewien wpływ, ale został on pominięty, gdyż z klinicznego punktu widzenia, wartość tą uznano za mało znaczącą [7].
Musicie też Państwo wiedzieć, że nie dysponujemy dobrymi markerami mogącymi określić postęp choroby a jedynie kwestionariuszami pytań i odpowiedzi, czyli skalą UPDRS i na tej podstawie odnotowuje się zmiany w postępie choroby. Pomimo wielu pytań co do związku między aktywnością fizyczną a chP to znakomita większość badaczy i lekarzy jest zgodna co do tego, że ćwiczenia co prawda nie są lekarstwem na chP, ale z pewnością mogą spowolnić jej postęp. Daniel M. Corcos profesor z uniwersytetu Northwestern i autor cytowanego badania skomentował te wyniki następująco:
„Ćwiczenia wyhamowują znacznie postęp choroby,
zwłaszcza na jej wczesnych etapach”
Informacja ta jest tym istotniejsza, że chP, statystycznie rzecz ujmując, nie wpływa bezpośrednio na długość życia a jedynie znacząco obniża jego jakość.
Istotną informacją, którą warto wiedzieć zanim przystąpimy do regularnych ćwiczeń jest to, że mogą one potęgować drżenia a to z tego względu, że ruszając się zużywamy więcej dopaminy. Nie należy się tym jednak zrażać, gdyż po pewnym czasie nasz mózg powinien się do tego przystosować i teoretycznie nauczy się wykorzystywać ów neuroprzekaźnik efektywniej [8].
Jakie ćwiczenia
Pierwsze pytanie jakie pojawia się w głowie to jakie ćwiczenia przede wszystkim powinniśmy robić? Najlepszą odpowiedzią na to nie jest jednak jeden zestaw ćwiczeń a jedynie wytyczne, które możemy określić takimi przymiotnikami jak: bezpieczne, regularne i w miarę możliwości intensywne. Ponadto warto jest próbować wielu aktywności, gdyż niektóre z ćwiczeń mogą mieć lepszy wpływ na poszczególne symptomy. Dla przykładu osobom, które cierpią przede wszystkim na bradykinezję, czyli spowolnienie ruchów, zaleca się intensywne ćwiczenia siłowe [9]. Obecnie do tego typu ćwiczeń oprócz klasycznej siłowni można zaliczyć także power jogę, czyli taką jej odmianę, gdzie zmiany pozycji dokonuje się szybko, zaś wykonywane pozy są tak dobrane by wzmocnić naszą siłę bardziej niż gibkość ciała.
Osobom z chP zaleca się także zajęcia takie jak:
– ćwiczenia HIIT (high intesivity interval training) np. Rock Steady Boxing
– rower (stacjonarny, plener czy zajęcia spinning)
– bieganie, intensywny chód
– sporty wodne (pływanie, kajakowanie itp.)
Forced Exercise (Wysiłek wymuszony)
Jest jeszcze rodzaj ćwiczeń, gdzie narzucone tempo jest wyższe niż te osiągane samodzielnie. W takim trybie intensywność ćwiczenia jest założona z góry przez wybrany wcześniej program lub też instruktora. I tak przy rowerach stacjonarnych tempo narzuca program lub sprawniejsza osoba z tandemu. Kolejną opcją jest intensywność narzucona przez stojącego obok trenera tak jak w Rock Steady Boxing albo przeciwnika grając na przykład w tenis stołowy.
Historia wymuszonego wysiłku zaczyna się w 2003 roku na wycieczce rowerowej, w której wzięli udział m.in. doktor Jay Alberts, zapalony cyklista i jego znajomi Ralph i Cathy Freiser, która cierpi na chP. Wycieczka trwała kilka dni i odbywała się na tandemach, rowerach przeznaczonych dla dwóch. Jednak już w połowie pierwszego dnia wycieczki doszło do sprzeczki między małżonkami i odtąd Cathy jechała już w tandemie z doktorem Alberts’em. Po kilku dniach zarówno ona jak i sam doktor zauważyli znaczną poprawę jej funkcji ruchowych. Po przedyskutowaniu tego zjawiska doszli do wniosku, że te pozytywne zmiany mają najpewniej związek z wyższym tempem jazdy, narzuconym przez doktora Alberts’a. Klip 1, poniżej, ukazuje zmianę drżenia spoczynkowego u innego uczestnika innej wyprawy rowerowej, które utrzymywały się przez kilka godzin.
Klip 1. Porównanie drżenia przed i po 4-godzinnej intensywnej jeździe na rowerze osoby z DBS’em (4 godziny po wysiłku)
Źródło: Davis Phinney Foundation for Parkinson’s [YouTube cały film]
Obserwacje te zaintrygowały doktora do tego stopnia, że zdecydował się powtórzyć doświadczenie na 10 pacjentach. 5 z nich zobowiązało się brać udział w 3 jednogodzinnych sesjach na tydzień przez 2 miesiące. Sesje składały się z 10 minutowej rozgrzewki i 10 minut wolniejszego tępa pod koniec. W centrum ćwiczenia było zaś 40 minut w tempie 80-90rpm (obrotów na minutę) co wymuszało na uczestnikach znacznie wyższe tempo niż te wybrane przez nich samych.
Pozostała piątka brała udział w takiej samej liczbie sesji, ale bez narzuconej prędkości obrotów co skutkowało średnią prędkością 55rpm. O ile druga grupa polepszyła swoją sprawność fizyczną o tyle na skali UPDRS nie odnotowano żadnej poprawy. Grupa pierwsza natomiast zanotowała 35 procentową poprawę, jeżeli chodzi o symptomy chP. Co ciekawsze obrazy komputerowe porównujące aktywność mózgu między osobami badanymi po intensywnych ćwiczeniach i tych będących w fazie działania leku, czyli fazie on, wykazują lustrzane wręcz podobieństwo [10] (Rys 2).
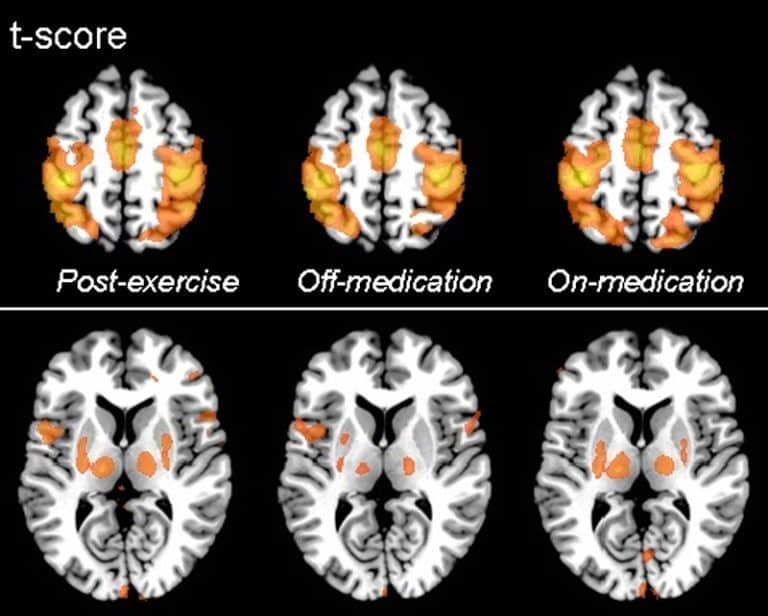
Rys. 2. Aktywność obszarów mozgu (od lewej) po ćwiczeniach, bez leków, na lekach
Źródło: Alberts J. L. et.al. “It is not about the bike, it is about the pedaling: forced exercise and Parkinson’s disease”
A co, jeśli stan zaawansowania choroby nie pozwala nam ćwiczyć, co wtedy? Przede wszystkim należy i tak zmobilizować się do jakiejkolwiek formy aktywności, gdyż ruch korzystnie wpływa na wiele innych aspektów, których część została wspomniana powyżej. Alternatywą według doktora Michaela Jakowec’a, badacza z uniwersytetu w Los Angeles, może być post lub dieta ketonowa. Gdyż jak twierdzi, z punktu widzenia komórki nie ma znaczenia czy stymulacja neuronów odbywa się za pomocą ćwiczeń, diety ketogenicznej czy postu [8]. Każda z tych trzech opcji zdaje się mieć korzystny wpływ na chP, ale o tych dwóch pozostałych należy napisać oddzielny artykuł.
Bibliografia:
[1] | Rafferty M. R. Schmidt P. N. Luo S. T. & Simuni T., “Regular exercise, quality of life, and mobility in Parkinson’s disease: a longitudinal analysis of national Parkinson foundation quality improvement initiative data,” Journal of Parkinson’s disease, vol. 7, no. 1, pp. 193-202, 2017. |
[2] | Parkinson’s Foundation, “New Exercise Recommendations for the Parkinson’s Community and Exercise Professionals,” Parkinson’s Foundation, 25 05 2021. [Online]. Available: https://www.parkinson.org/blog/awareness/New-Exercise-Recommendations. [Accessed 10 10 2021]. |
[3] | WArthem B., “Exercise for Parkinson’s Disease – Understanding Exercise Intensity & Forced Exercise,” ParkinsonFIT, 8 07 2019. [Online]. Available: https://www.youtube.com/watch?v=EfiMbQnoySU. [Accessed 2021 10 20]. |
[4] | M. Clinic, “Beta blockers: How do they affect exercise?,” 2020. [Online]. Available: https://www.mayoclinic.org/diseases-conditions/high-blood-pressure/expert-answers/beta-blockers/faq-20058369. [Accessed 2021 10 23]. |
[5] | Center for Disease Control and Prevention, “Measuring Physical Activity Intensity,” CDC, 17 09 2020. [Online]. Available: https://www.cdc.gov/physicalactivity/basics/measuring/index.html. [Accessed 10 0 2021]. |
[6] | Lauzé M. Daneault J. F. Duval C., “The effects of physical activity in Parkinson’s disease: a review,” Journal of Parkinson’s disease, vol. 6, no. 4, pp. 685-698, 2016. |
[7] | Moore C. G. Schenkman M. Kohrt W. M. & Corcos D., “Study in Parkinson disease of exercise (SPARX): translating high-intensity exercise from animals to humans.,” Contemporary clinical trials, vol. 36, no. 1, pp. 90-98, 2013. |
[8] | Raphael K. Jakowec M. Bloem B. & Broundin P., “Webinar: Exercise and Parkinson’s Disease,” Cure Parkinson’s Trust, 9 01 2020. [Online]. Available: https://www.youtube.com/watch?v=j6auX7cjAO4. [Accessed 23 10 2021]. |
[9] | de Moraes Filho A. V. Chaves S. N. Martins W. R. Tolentino G. P. et al., “Progressive resistance training improves bradykinesia, motor symptoms and functional performance in patients with Parkinson’s disease,” Clinical interventions in aging, vol. 15, no. 87, 2020. |
[10] | Alberts J. L. Linder S. M. Penko A. L. Lowe M. J. & Phillips M., “It is not about the bike, it is about the pedaling: forced exercise and Parkinson’s disease.,” Exercise and sport sciences reviews, , vol. 39, no. (4), pp. 177-186., 2011. |